Tắc mật do sỏi ở bệnh nhân cao tuổi : hiệu quả của ERCP và phẫu thuật nội soi
Sỏi ống mật chủ và sỏi túi mật là hai bệnh lý thường gặp, có liên quan chặt chẽ trong cơ chế bệnh sinh và diễn tiến lâm sàng. Ở người lớn tuổi, sỏi có thể gây tắc nghẽn đường mật và nhanh chóng dẫn đến viêm đường mật, viêm tụy cấp hoặc viêm túi mật cấp. Tokyo Guidelines 2018/2022 (TG18/TG22) được xem là bộ tiêu chuẩn đáng tin cậy nhất hiện nay trong chẩn đoán và phân độ nặng của viêm đường mật và viêm túi mật, giúp bác sĩ quyết định thời điểm can thiệp và hướng điều trị phù hợp.
Bệnh nhân nữ 75 tuổi nhập cấp cứu BV ĐHYK Phan Châu Trinh với triệu chứng sốt, rét run kèm bilirubin tăng cao và hình ảnh sỏi gây giãn đường mật ,đủ tiêu chuẩn chẩn đoán viêm đường mật cấp theo TG18. Đồng thời, bệnh nhân có hai yếu tố thuộc mức độ trung bình (Grade II): tuổi ≥ 75 và bilirubin ≥ 68 µmol/L. Phân tầng này có ý nghĩa quyết định, vì Tokyo Guidelines khuyến cáo nhóm độ II cần được giải áp đường mật sớm bằng ERCP (Endoscopic Retrograd Cholangio Pancreatography : nội soi chụp mật tụy ngược dòng) để tránh diễn tiến nặng sang suy đa cơ quan (Grade III).MRI cho thấy sỏi OMC 8 mm đoạn đầu tụy, tụy phù nề và ống Wirsung dãn, phù hợp với viêm tụy cấp do sỏi, một biến chứng thường gặp khi sỏi kẹt tại bóng Vater. Đồng thời, túi mật có thành dày phù nề và chứa sỏi, phù hợp viêm túi mật cấp theo tiêu chuẩn của TG18. Việc kết hợp siêu âm và MRI giúp xác định vị trí sỏi, đánh giá mức độ tắc mật, tình trạng tụy và túi mật, góp phần hoàn thiện chẩn đoán và lập kế hoạch điều trị.
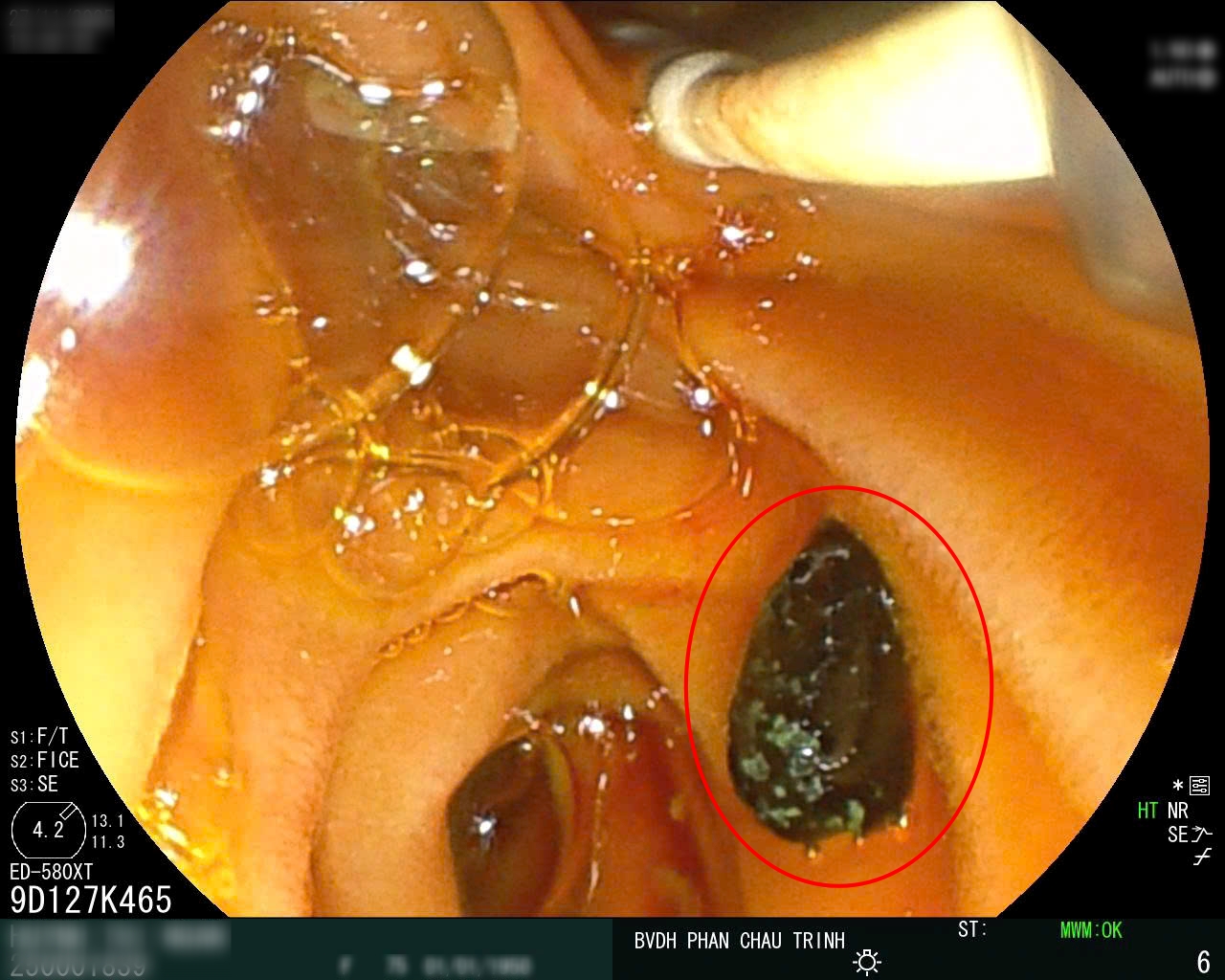
Tại Bệnh viện Đại học Y Khoa Phan Châu Trinh, quy trình điều trị tắc mật do sỏi được chuẩn hóa theo Tokyo Guidelines và thực hiện bởi ê-kíp liên chuyên khoa gồm Nội soi tiêu hóa, Ngoại tổng quát, Chẩn đoán hình ảnh và Hồi sức. Một khi bệnh nhân được phân loại viêm đường mật độ II, phác đồ xử trí ưu tiên gồm: (1) ERCP cấp cứu để giải áp đường mật và lấy sỏi, (2) điều trị kháng sinh – hồi sức nội khoa, và (3) phẫu thuật nội soi cắt túi mật sau khi nhiễm trùng kiểm soát.ERCP đóng vai trò trung tâm trong điều trị nhóm bệnh lý này. Thủ thuật giúp lấy sỏi OMC, cắt cơ Oddi khi cần và đặt stent giải áp, từ đó làm giảm nhanh bilirubin, cải thiện triệu chứng và hạn chế nguy cơ nhiễm trùng lan rộng. Trong trường hợp này, bilirubin giảm từ 72,7 µmol/L xuống 29 µmol/L sau ERCP, chứng tỏ hiệu quả giải áp tốt. Sau khi ổn định, phẫu thuật nội soi cắt túi mật được thực hiện để loại bỏ nguồn gốc tạo sỏi và ngăn ngừa tái phát viêm tụy hoặc viêm đường mật.
Về bản chất, sỏi túi mật được hình thành khi thành phần của dịch mật bị mất cân bằng. Bình thường, mật chứa cholesterol, muối mật, bilirubin, nước và phospholipid. Khi nồng độ cholesterol quá cao hoặc lượng muối mật lecithin giảm, cholesterol sẽ kết tinh và tạo thành sỏi cholesterol loại sỏi phổ biến nhất, chiếm 70–80% các trường hợp. Ngược lại, sỏi sắc tố hình thành khi bilirubin tăng cao, thường gặp ở bệnh nhân có bệnh gan mạn, tán huyết hoặc nhiễm trùng đường mật. Sỏi hỗn hợp là dạng kết hợp cholesterol, sắc tố và muối calci, thường xuất hiện trong môi trường túi mật viêm mãn tính.Yếu tố nguy cơ của sỏi túi mật gồm: nữ giới, tuổi cao, béo phì, rối loạn lipid máu, chế độ ăn nhiều chất béo, ít chất xơ, nhịn ăn kéo dài, bệnh gan mạn và ít vận động. Ở một số bệnh nhân, túi mật co bóp kém hoặc tình trạng ứ đọng dịch mật kéo dài tạo điều kiện hình thành tinh thể cholesterol, từ đó phát triển thành sỏi.Biện pháp phòng ngừa đóng vai trò quan trọng, đặc biệt với bệnh nhân đã có sỏi hoặc sau khi điều trị sỏi đường mật. Chế độ ăn là yếu tố cần thiết nhất: tăng chất xơ, ăn đạm ít béo, hạn chế đồ chiên rán, giảm cholesterol và tránh nhịn đói kéo dài. Duy trì cân nặng hợp lý, giảm cân từ từ, và vận động đều đặn giúp tăng co bóp túi mật và giảm ứ đọng mật. Kiểm soát các bệnh nền như đái tháo đường, rối loạn mỡ máu và gan nhiễm mỡ giúp giảm nguy cơ tái phát. Uống đủ nước, không tự ý dùng estrogen kéo dài và khám siêu âm định kỳ 6–12 tháng cũng là biện pháp quan trọng.
Người bệnh có sỏi túi mật hoặc sỏi đường mật cần được theo dõi định kỳ nhằm phát hiện sớm biến chứng và ngăn ngừa tái phát. Siêu âm mỗi 6–12 tháng giúp đánh giá kích thước sỏi, tình trạng túi mật và đường mật, đặc biệt ở người ≥ 60 tuổi, có rối loạn lipid máu, gan nhiễm mỡ hoặc đã từng viêm tụy do sỏi. Việc tái khám đều đặn cũng giúp bác sĩ kịp thời xử trí khi sỏi tăng kích thước, di chuyển xuống ống mật chủ hoặc xuất hiện dấu hiệu viêm. Tư vấn điều chỉnh lối sống : chế độ ăn lành mạnh, vận động thường xuyên và kiểm soát bệnh nền kết hợp tái khám đúng lịch là biện pháp hiệu quả nhất để phòng ngừa biến chứng và bảo vệ sức khỏe đường mật lâu dài.
Tóm lại, ca bệnh cho thấy tầm quan trọng của việc chẩn đoán sớm và phân tầng nguy cơ theo Tokyo Guidelines trong bệnh lý tắc mật do sỏi. Quy trình điều trị chuẩn của Bệnh viện ĐHYK Phan Châu Trinh gồm : ERCP sớm và phẫu thuật nội soi đã mang lại kết quả tối ưu. Bên cạnh điều trị, việc hiểu rõ cơ chế hình thành sỏi túi mật và áp dụng các biện pháp phòng ngừa có vai trò trọng yếu trong giúp người bệnh duy trì sức khỏe đường mật lâu dài.Related news
- Phát hiện sớm ung thư đại tràng nhờ nội soi AI tại Bệnh viện ĐHYK Phan Châu Trinh
- Hiệu quả từ kỹ thuật EMR kết hợp đốt Argon (APC) trong điều trị polyp đại tràng
- Phẫu thuật nội soi thành công U Mạc Treo Ruột hiếm gặp ở bệnh nhân trẻ tuổi
- Áp dụng Phẫu thuật Mohs lần đầu tiện tại Đà Nẵng trong điều trị Ung thư da mí mắt: Chính xác & Thẩm mỹ tối đa





 09 Nguyễn Gia Thiều, P. Điện Ngọc, TX. Điện Bàn, Quảng Nam
09 Nguyễn Gia Thiều, P. Điện Ngọc, TX. Điện Bàn, Quảng Nam














.png)

.png)















